1 心臓の病気
1-1 心臓栄養血管の病気
1-1-1 冠動脈狭窄
冠動脈の狭窄が進行して血管に流れる血液量が減少し、十分な酸素や栄養素を心筋に供給できなくなると胸痛や胸部圧迫感を招きます。これが一般的な狭心症の症状です。現在では冠動脈CTもしくはMRIが多く施行され、確定診断のためには心臓カテーテル検査が必要です。
1-1-2 冠動脈攣縮
冠動脈のけいれんのことで、瞬間的に起こるため病院で心電図検査を行ってもほとんど見つかりません。しかし、狭心症の6割に冠攣縮が関与しているといわれ、突然死も起こす恐ろしい病気であり、さらに日本人の冠攣縮性狭心症は欧米人に比べて約3倍多いと言われるので早期発見と早期治療が大切です。
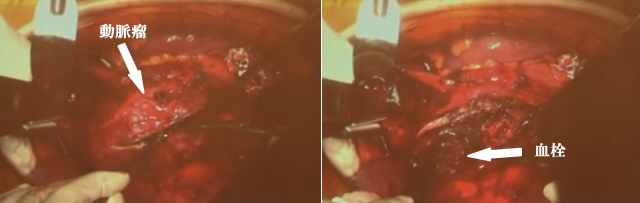
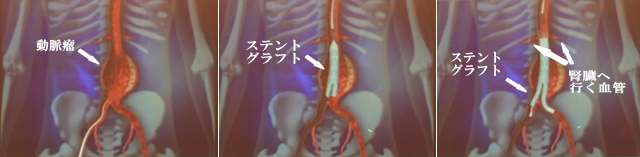
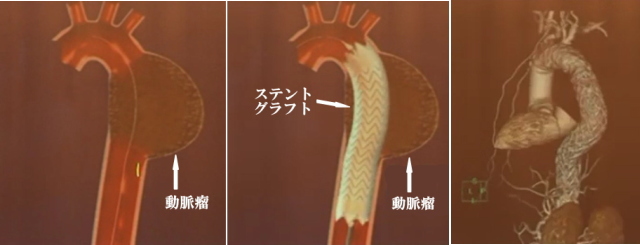
1-1-3 冠動脈瘤
冠動脈瘤とは心臓に血液を送る冠動脈の壁が壊れてこぶのように膨らむ病気です。冠動脈瘤の成因として、先天性つまり生まれつきのタイプから後天性つまり生まれてから川崎病などの感染その他の原因で発症するタイプがあります。先天性心疾患である冠動脈瘻が原因で発生する冠動脈瘤もあります。
1-2 心臓弁の病気
1-2-1 狭窄症
大動脈弁の性質が硬化し、血液の通過できる面積が狭くなる病気です。心臓が大動脈を経由して全身に血液を送り出す時に、大動脈から心臓に血液が逆流しないように一方向弁の役割をしているのが大動脈弁です。さまざまな原因(動脈硬化・リウマチ熱・二尖弁など)により弁の性質が硬化し、通過できる面積が狭くなることで大動脈弁狭窄症となります。
1-2-2 閉鎖不全症
大動脈弁閉鎖不全症とは、大動脈弁の閉まりが悪くなったために、左心室から大動脈に押し出され血液が左心室へと逆流してしまう病気です。通常、血液は左心室から大動脈に送り出されます。大動脈弁閉鎖不全症により血液の一部が左心室に逆流をすると、全身に充分な血液を効率的に送り出すことができなくなります。
1-2-3 感染性心内膜炎
感染性心内膜炎は心内膜に生じる感染症で、主に心臓弁に感染が及び弁破壊と弁膜症を起こします。細菌(または頻度は少ないが、真菌)は、血流中から侵入して心臓弁にとどまり、心内膜に感染します。異常のある弁や損傷した弁、あるいは人工弁は、正常な心臓弁よりも感染症にかかりやすくなります。僧帽弁や大動脈弁に生じることが多いようです。
1-3 心臓内に発生した遺物
1-3-1 粘膜腫
心臓にできる良性腫瘍(良性のできもの)の1つで、その中で最も頻度が高く左心房にできやすいのが心臓粘液腫です。息切れや失神やめまい、息苦しさなどのさまざまな症状が現れ、無症状の場合でもその後に心臓の動きに悪影響を及ぼしたり血栓をつくったりする原因になるので、手術で腫瘍を取り除く必要があります。
1-3-2 血栓
血栓とは血の固まりのことです。血栓の形成はもともと破れた血管をふさぎ、止血を行うために生体に備えられた防御反応です。止血の過程で、血管の破れたところに血小板が集まり、くっついて固まり血栓となって傷をふさぎます。これと似た現象が、動脈硬化ができて傷ついた血管壁でも起こります。
1-3-3 心臓癌
心臓ガンはあまり耳にする病名ではありません。なぜなら、ほぼ存在しないといってもよい病気だからです。心臓はほとんどが筋細胞で、生まれてから後は細胞分裂をしないため、心臓がんが発生する可能性が低いそうです。
1-4 不整脈
1-4-1 慢性不整脈
不整脈のなかで最も多いのは、予定されていないタイミングで脈が生じる「期外収縮」です。期外収縮は、発生しても自覚症状が現れないことがあります。また、危険性のない不整脈です。
1-4-2 発作性心房細動
1分間に450~600回の頻度で心房が不規則に興奮し、突然起こる心房細動です。心房細動の原因は、呼吸器疾患や甲状腺疾患などに合併しますが、基礎疾患のない患者さんにも起こります。発作性心房細動とは48時間以内に自然停止する心房細動です。慢性の心房細動と比較して脈が速いことが多く自覚症状も強いです。
1-4-3 心室細動
心室細動は不整脈の一種であり、1分間に300回以上、不規則に心室がブルブルと震える状態を指します。この状態になると心室が正常に機能しなくなり、全身に血液供給を行えなくなります。全身への血液供給がおこなえなくなると、いわゆる心停止と呼ばれる状態となります。