1 心房細動
1-1 心臓
心臓は循環系の中心的な臓器です。胸部中央(縦隔)に位置する大体握りこぶしくらいの大きさで、重量は男性で330g、女性で250gくらいの臓器です。心臓から送り出された血液は50秒ほどで体を一周します。
心臓は全体が筋肉でできています。通常1分間に60回~100回程度拍動して、規則正しく血液を送り出しています。この1分間の拍動数を心拍数といいます。心拍数は運動をしたときや食事のあと、熱があるときなどに増えます。心拍数は子どもの方が多く、大人になるにつれて少なくなります。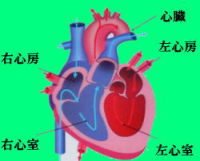
心臓の中は右心房、右心室、左心房、左心室の4つの部屋に分けられています。心房は血液を受け取り、心室は血液を送り出す役割をしています。心房と心室の間には弁膜があり、血液は一方通行で流れています。
血液は体のすみずみまで酸素や栄養を送り、二酸化炭素やいらない物質を回収するはたらきをしています。赤血球と血漿が酸素と二酸化炭素を運び、血漿が栄養やホルモンといらないものを運びます。白血球がからだのなかに入ってきた細菌などと戦い(免疫)、血小板(一次止血)と血漿(二次止血)がケガをして出血した時などに血を止める役割を果たしています。
心臓に戻った血液に含まれている二酸化炭素は肺へ、老廃物は腎臓や肝臓へと送られて処理されます。血液が有効に循環できないと体は生きていくことができないため、心臓は血液を送り出すポンプとして極めて大事な働きを担っています。
赤血球の表面についているたんぱく質の種類によって、人の血液を4つに分けたのがABO式血液型です。手術やけがなどで大量に出血すると命に関わるため、輸血が行われます。輸血とは健康な人の血液をとって、必要とする人の静脈へ注射することです。血液型が合わないと血管の中で血液が固まってしまうため、同じ血液型の人のものが使われています。
1-2 心臓の刺激伝導系
心臓は一定のリズムとペースで収縮し、体中に血液を送り出しています。心臓が規則正しく収縮するのは、心臓を構成する4つの部屋の一つ「右心房」にある「洞結節」という場所から規則正しく電気信号が発信され、それに心臓の筋肉が反応するからです。
心臓には、心房・心室の壁を構成して機械的収縮を司る固有心筋と、自律的収縮を行うための刺激を発生し伝導する刺激伝導系が存在します。刺激伝導系における電気的興奮は右房上部に存在する洞結節から始まり、右房内を伝わり房室結節に入ります。この刺激により心房筋は興奮し、心房収縮が起こります。
房室結節は伝わってきた刺激を一定の間を取ってヒス束に伝えます。心房の収縮によって心室に送り込まれた血液が心室内に十分充満するための時間です。ここで時間を置くことにより、次に起こる心室の収縮で十分な血液を肺静脈・大動脈に駆出させることができます。
ヒス束に伝えられた刺激は左脚と右脚に分岐し、左脚はさらに左脚前肢、左脚後肢に分かれて心室内のプルキンエ繊維に伝わります。心筋全体に効率よく刺激が伝わり、協調的な心室の収縮が生じます。すべての心筋が興奮して収縮したあと、心室筋の興奮はゆっくりさめていき次の刺激に備えます。
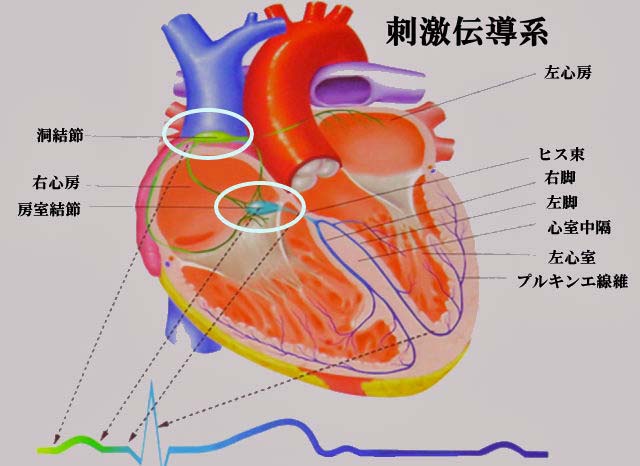
固有心筋と刺激伝導系はともに、外部からの刺激を受けなくても特有のペースで興奮を繰り返します。この性質を自動能と呼びます。そのなかでも、とくに高い自動能を持っている組織が洞結節です。自動的興奮のリズムは60~100回/分と最も速いため、洞結節が心臓全体の興奮のペースメーカーの役割をします。
洞結節から刺激が伝わらなくなった場合には、洞結節以下の自動能を有する組織から刺激が発生することとなり、これを異所性ペースメーカーと呼びます。
1-3 心臓細動とは
正常な心臓のリズムは、安静時に規則的に1分間で60回~100回拍動しています。心房細動になると心房の拍動数は1分間で300回以上になり、速く、不規則に拍動します。心房細動自体は命に関わるような重症な不整脈ではありませんが、動悸・息切れ・疲れやすいなどの症状が現れ、また脳梗塞の発生率が高くなるため適切な治療が必要になります。
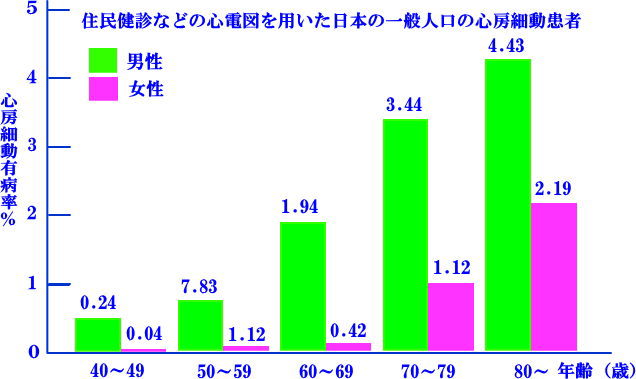
心房細動は年齢が上がるにつれて発生率が高くなり、また女性よりも男性に多く発生します。日本では70万人以上が心房細動を持っていると推定されています。
心房細動は健康な方でも発生しますが、高血圧、糖尿病、心筋梗塞・弁膜症などの心臓病や慢性の肺疾患のある方は発生しやすく、またアルコールやカフェインの過剰摂取、睡眠不足、精神的ストレス時に発生しやすくなる方もいます。
心房細動起きると、どきどきする・胸が苦しい・階段や坂を上るのが苦しい・息が切れやすい・疲れやすいなどの症状が現れ、手首や首(頸部)の脈を計ると普段よりも早かったり、早い遅いを不規則に繰り返していることが分かります。ところが、全く症状が感じられずに長い間気づかないこともあります。
心房細動は、心房内に流れる電気信号の乱れによって起きる不整脈の一種で、心房が痙攣したように細かく震えて血液をうまく全身に送り出せなくなる病気です。問題となるのが、心房の中で血液の固まり(血栓)ができ、それが血流に乗って全身に運ばれ、血管を詰まらせてしまうことです。
心房細動の状態が長時間続くと、動悸や息切れが激しくなり、疲れやすくなるなど日常生活に支障が出るようになります。それより怖いのは、脳梗塞や全身性塞栓症などの、さらに重い病気を引き起こしてしまう恐れがあることです。
心房細動が原因で心房内でできてしまった血栓が血流に乗り、脳や他の臓器や組織の血管を詰まらせることによって起こります。心房細動があり、さらに脳梗塞を引き起こしやすい要因を持っている人は、脳梗塞を予防するために血液を固まりにくくする治療を受けることが大切です。
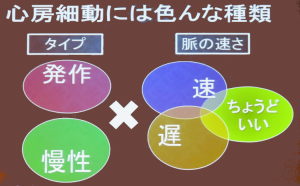
心房細動には、短時間だけ起こってすぐ元に戻るタイプ(発作性心房細動)と数時間あ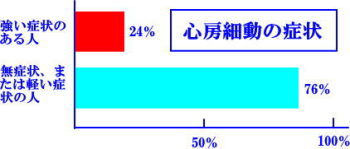 るいは長時間続くタイプ(持続性心房細動)があります。発作性心房細動の人の中には自覚症状がなかったり、健康診断などで行われる心電図などの短時間の検査では見つからない場合がありますが、体に悪い影響を及ぼすのは同じと言われています。
るいは長時間続くタイプ(持続性心房細動)があります。発作性心房細動の人の中には自覚症状がなかったり、健康診断などで行われる心電図などの短時間の検査では見つからない場合がありますが、体に悪い影響を及ぼすのは同じと言われています。
心房細動では、「洞結節」以外の場所から発生する異常な電気信号により、心房内をめぐる電気信号が乱れ、心房が細かく激しく震えるように動く状態になってしまいます。
日本人の1~2%(100~200万人)が心房細動と推定されています。心房細動の患者んは「加齢」に伴って増え、80歳以上の男性では10%以上と言われています。また、心房細動を起こす人の割合も年々増加し、1968~70年に比べて1987~89年では男性で約3倍に増加したというデータがあります。さらに心房細動の40%は症状がないとも言われ、自分に心房細動があるとは気づかないでいる方も多いので注意が必要です。
心房細動は「加齢」に伴ってなりやすい傾向があり、高齢者で多くみられます。心臓弁膜症・心筋症・虚血性心疾患(狭心症や心筋梗塞)などの心臓病、高血圧、甲状腺機能亢進症などの病気を既に持っていると心房細動を引き起こしやすくなります。
糖尿病・肥満・脂質異常症や、これらを合わせたメタボリックシンドローム、慢性腎臓病も心房細動を引き起こしやすくなる要因とされています。さらに飲酒や喫煙も関係すると言われています。こうした病気や生活習慣のある方は、一度検査を受けることをおすすめします。
1-4 血栓の恐怖
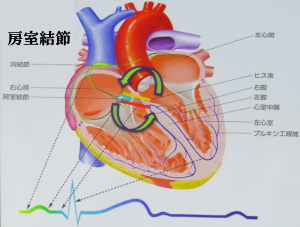
心房細動が起こると、心臓が規則正しく収縮できなくなるため、血液を全身に送り出す力が弱くなります。すると、心房内の血液がよどんで「血液の固まり(血栓)」ができやすくなります。
血栓は心房内で心臓の壁にくっついた状態で大きくなっていきますが、何かの拍子にその一部がちぎれ、血流に乗って脳や全身の臓器や組織に運ばれていき(「血栓が飛ぶ」とも言います)、その先の血管を詰まらせます。これを「塞栓症」と呼びます。
心房細動の症状がない、またはほとんど感じない人であっても血栓ができ、それが全身に飛ぶ可能性はありますから、症状の有無や程度にかかわらず塞栓症になるリスクは常にあると考えましょう。心房細動でできる血栓は比較的大きいため、その血栓が飛んだ時に詰まる血管は「太く、広い範囲」で梗塞を起こします。
特に脳の太い血管が詰まる(脳梗塞)と脳の広い範囲に影響が及ぶため、突然重い症状があらわれ死亡する危険性も高く、運良く生き延びることができたとしても重い後遺症に悩まされることが少なくありません。
1-5 循環器内科の仕事
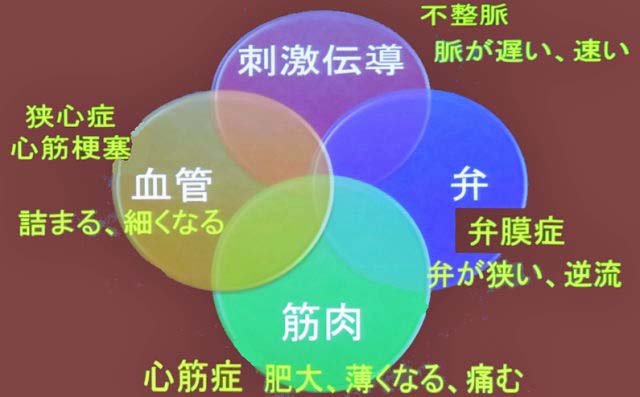
心臓の筋肉に「心筋症・肥大・薄くなる・痛む」などの症状が現れ、心臓の弁に「弁膜症・弁が狭くなる・痛む」などの症状が現れます。心臓の刺激伝導系に「不整脈・脈が遅い・脈が速い」などの症状が現れ、血管に「詰まる・細くなる」などの症状が現れ、狭心症や心筋梗塞の発症に関連があります。
循環器内科の仕事はこれらの4つの要素を万遍なく調べて治療することです。不整脈を発見して正常な脈(整脈)またはそれに近い状態に戻すことで、万一これらの症状が発見された患者はその症状と向き合うことと不整脈を知ることです。
1-6 脈を知る
心臓はどのようなリズムで動いているのでしょう、動脈が伝える心臓の鼓動は脈でわかります。脈の取り方は正確に言うと「動脈」の触り方です。簡単に触れる事ができる動脈は5ヶ所あり、手の動脈での計測が一般的です。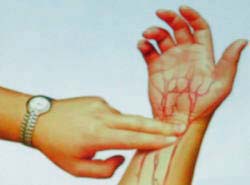
① 手の動脈…橈骨(とうこつ)動脈:親指測
② 肘の動脈…上腕(じょうわん)動脈
③ 首筋の動脈…頸動脈
④ 足の付け根の動脈…大腿動脈
⑤ 5.足の甲の動脈…足背(そくはい)動脈
ちょっと脈がおかしい、動悸があると感じたら、手の脈(橈骨動脈:とうこつどうみゃく)に触れてみましょう。橈骨動脈は手首の親指側が一番触れやすい箇所です。普段から気をつけて脈を触れてみる習慣を持つと、簡単に計測できるようになります。
頸動脈は触りすぎると脈がゆっくりになる、「アシュナー反射」が起きるので触れないほうがよいでしょう。それ以外の動脈はいくら触っても大丈夫です。もし本当に脈が触れないなら、医師に相談しましょう。色々な病気が隠れているかもしれません。
時計を見ながら脈を数えます。20秒で脈が20回だったら一分間の心拍数は60/分になります。その際、脈が一定リズムでないなら注意が必要です。脈拍数が一分間に40拍以下、あるいは安静にしていても100以上が続くなら、要注意です。
脈拍を測定するときに示指、中指、薬指の3指で測定するのは、母指の動脈は示指・中指・薬指に比べ太いため拍動も大きく、母指を用いると測定者の母指血管自体の拍動が測定される人の脈拍と混同して測定値に誤差を生じるためです。
パルスオキシメーターは、皮膚を通して動脈血酸素飽和度と脈拍数を測定するための装 置です。洗濯ばさみのような形をした、赤い光の出る装置(プローブ)を指にはさむことで測定します。
置です。洗濯ばさみのような形をした、赤い光の出る装置(プローブ)を指にはさむことで測定します。
肺から取り込まれた酸素は、赤血球に含まれるヘモグロビンと結合して全身に運ばれます。酸素飽和度とは、心臓から全身に運ばれる血液(動脈血)の中を流れている赤血球に含まれるヘモグロビンの何%に酸素が結合しているか、皮膚を通して調べた値です。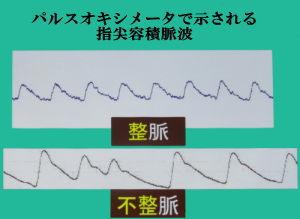
酸素飽和度は、肺や心臓の病気で酸素を体内に取り込む力が落ちてくると下がります。主に病院や在宅治療の患者が必要に応じて測定し、睡眠時無呼吸症候群の簡易診断にも利用します。加齢によってもある程度低下します。
測定結果に誤差を与える要因がいくつかあります。体動によって発光部と受光部がずれる場合や、指先の冷えなどで測定部に血流が十分にない場合、マニキュアなどで光の透過が邪魔される場合などに、正しく測定されないことがあります。装着直後ではなく、脈拍が安定する20~30秒後に数値を読んでください。
1-7 脈の日は3月9日
日本嚢脳卒中協会と日本不整脈学会は「3月8日を脈(みゃく)の日」と定めて、日本記念日協会に登録しました。3月8日から一週間を「心臓細動週間」として、平成27年から市民啓発活動を実施しています。
不整脈がずっと出ているのに無症状の人。普段は正常でも、たまに動悸が起きる人の不整脈を見つけ出すことに重点がおかれています。胸がドキドキする・胸が苦しい・脈がとぎれる・息切れがする・めまいがするなどの症状があれば、不整脈が原因ではないかと疑ってみましょう。
常に不整脈が出ているわけではなくても、発作がたまに起きるという人もいます。このような症状がある人は心電図の検査を受けましょう。
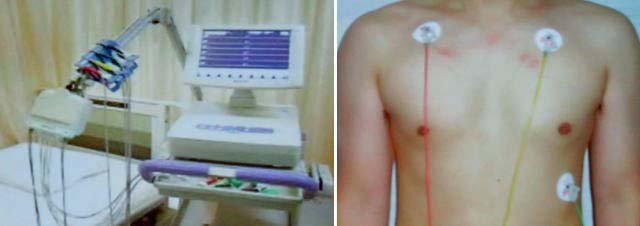
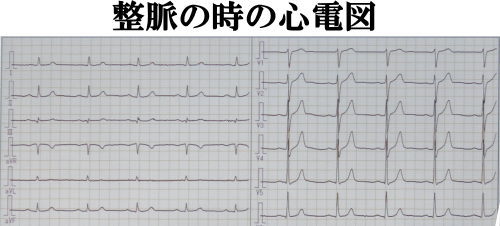 ている整脈時の波形です。
ている整脈時の波形です。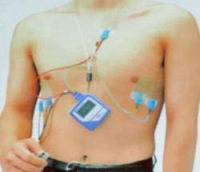 付け、そこから得られる心電図をウオークマンより少し大きいくらいの小型の機械に記憶させます。
付け、そこから得られる心電図をウオークマンより少し大きいくらいの小型の機械に記憶させます。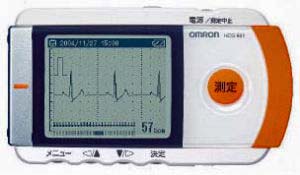 できます。
できます。
 めまい・意識を失う・息切れやだるさなどの心不全症状が現れます。一般的に脈拍が50回/分以下で症状が出やすくなります。治療になる方は脈拍が30回/分まで落ちている方が多いのが現状です。
めまい・意識を失う・息切れやだるさなどの心不全症状が現れます。一般的に脈拍が50回/分以下で症状が出やすくなります。治療になる方は脈拍が30回/分まで落ちている方が多いのが現状です。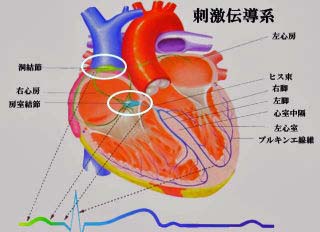 ム血症、薬剤投与(β遮断薬、ジギタリス)、抗不整脈薬などによるものがあります。
ム血症、薬剤投与(β遮断薬、ジギタリス)、抗不整脈薬などによるものがあります。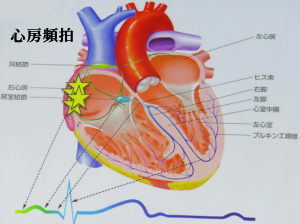

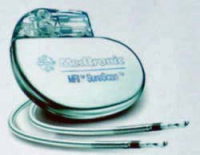
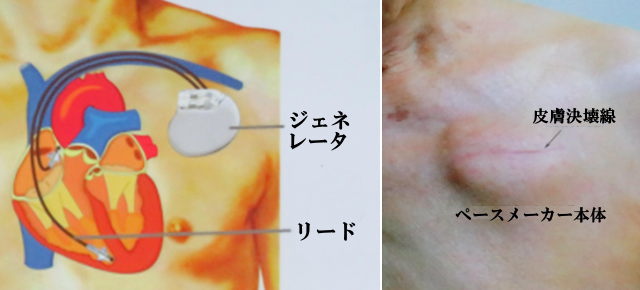
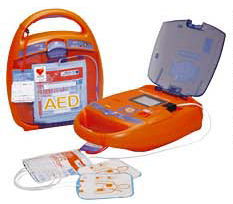 駅や空港ターミナル、大規模なスタジアム、フィットネスクラブなど多くの場所に配置し、通りかかった一般の市民による除細動を行えば救命率は画期的に上昇します。
駅や空港ターミナル、大規模なスタジアム、フィットネスクラブなど多くの場所に配置し、通りかかった一般の市民による除細動を行えば救命率は画期的に上昇します。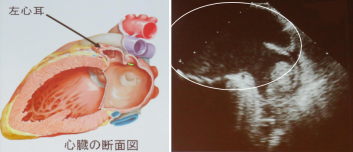 心耳も細かく震え、中の血液がよどんで血栓ができやすくなります
心耳も細かく震え、中の血液がよどんで血栓ができやすくなります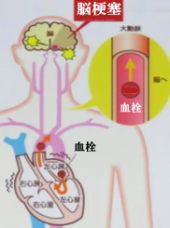 ち3割が心房細動が原因とされ、特に左心耳でできた血栓は大きく重篤になりやすいとされています。
ち3割が心房細動が原因とされ、特に左心耳でできた血栓は大きく重篤になりやすいとされています。