1 検査の種類
1-1 一般検査
1-1-1 尿・糞便検査
尿検査は臨床検査の中ではもっとも一般的なもので、尿外観検査や尿試験紙法(尿潜血反応)と尿沈渣(顕微鏡検査)が普及しています。尿の検査には、尿量・尿比重・尿ph(ペーハー)・尿蛋白・尿糖・尿ビリルビン・尿ウロビリノーゲン・尿沈査・尿妊娠反応等があります。
糞便検査は、食道から肛門までの消化管にびらんや潰瘍や癌腫瘍があると出血をきたすので、便に混じった血液を科学的免疫学的に判定するのが便潜血検査です。現在便の潜血反応は、大腸癌のスクリーニング検査として普及しています。
1-1-2 寄生虫検査
青森県三内丸山遺跡は約5500年前~4000年前の縄文時代の集落跡で、縄文時代中期後半には最大500人という人口となり、1500年間という長きにわたり生活の拠点になっていました。
人間が居住しているとトイレが必要ですが、トイレの痕跡を見つけることは困難です。排泄物はやがて分解され、トイレの証拠はなくなってしまいます。しかし、奈良教育大学の金原正明教授は三内丸山遺跡の一角で、1千~1万個という高い密度の寄生虫卵を発見しました。
寄生虫卵も鞭虫(べんちゅう)がほとんどで、当時の人々は植物性食料を多く摂っていたと推定されます。高密度の寄生虫卵が見つかったことで、三内丸山に住んでいた縄文人は腹痛などの鞭虫症に悩まされていたと想像されます。
その後衛生状態が改善されて寄生虫は見られなくなりましたが、近年のグルメブームや海外旅行ブームで様々な寄生虫がみられるようになりました。下痢や腹痛が続く場合は、便寄生虫検査を受けるようにしてください。
1-2 微生物検査
1-2-1 一般細菌検査・抗酸菌検査
私たちは多くの病原体に取り囲まれて生活しています。細菌検査は、細菌に感染したと疑われる発熱や痛みなどがある場合、その原因となっている細菌を検出する検査です。原因の細菌が特定されれば、その細菌に有効な抗生物質による治療が開始されます。
検査対象(検体)の採取は、喀痰・尿・便・咽頭粘膜・髄液・血清などからです。
1-2-2 薬剤感受性検査
薬剤感受性試験は、検出された病原菌に対する抗菌薬の効能を定量的に調べる検査です。感受性検査の三大技術革新により、自動同定・感受性機器、遺伝子解析技術、質量分析法が日常検査に導入され始めています。
1-3 生理検査
1-3-1 循環機能検査
循環機能検査は、胸の痛みや動悸、呼吸困難や失神などの症状や原因不明のショックといった場合の診断、あるいはその経過観察のために行う検査です。また、術前検査の一つとして、手術を予定されている患者の心臓に問題がないか確認するためにも行います。
検査方法は、手首、足首、上半身を露出してベッドに仰向けに寝ます。技師が手首、足首、及び胸部に電極をつけます。検査は1分ほどですが、呼吸をゆっくりにして体を動かさないことです。
心臓由来の症状、例えば動悸・脈の乱れ・胸の痛みなどがある場合には、心電図検査が行われます。しかし、通常病院で行われる安静時心電図は、1分以内と短時間のため、症状の原因となる心電図変化を捉えるとは限りません。
また、心臓を養う冠状動脈の流れが悪くなって起こる狭心症発作は、日中活動時に起こりやすく、いつ何時起こるかわかりません。そこで、日中活動中や夜間睡眠中も含めて1日中常に心電図が記録できるホルター心電図検査があります。
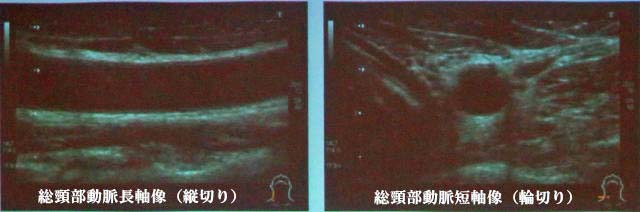
他に、心電図検査・24時間ホルター心電図検査・トレッドミル運動負荷検査・大動脈脈波伝達速度(PWV)・足関節上腕血圧比(ABI)検査・アベレージング心電図 (加算平均心電図) 検査・心臓超音波検査・心磁図検査などがあります。
1-3-2 呼吸機能検査
呼吸機能検査は、喘息(ぜんそく)、慢性閉塞性肺疾患(COPD)、間質性肺疾患をはじめ、呼吸器の病気が疑われるときやその状態をみるときに行う検査です。息を吸ったり吐いたりして息を吸う力、吐く力、酸素を取り込む能力などを調べます。
一般的には、肺活量・スパイロメータという機械を用いることが多く、詳しく呼吸障害の程度をみる時は、精密肺機能検査用の機械を用いて行います。鼻から空気が漏れないようにクリップでつまみ、マウスピースという筒をくわえて、検査技師の指示に従って息を吸ったり吐いたりします。
検査するのは、科肺活量・1秒量・1秒量・1秒率・肺拡散能等があり、そのほかの呼吸機能検査には、呼吸抵抗試験・気道過敏性検査等があります。
1-3-3 聴力検査・睡眠検査
聴力検査は、音が聞き取れる最小の音を測定する標準純音聴力検査、音が鼓膜や耳小骨を介して伝わっていくときの伝わりやすさ、伝わりにくさを調べるチンパノメトリー・耳小骨筋反射測定があります。また、めまいなどをおこしたときに平衡感覚を調べる重心動揺検査があります。
聴性脳幹反応(ABR)は、耳に音刺激を与えて脳内の聴覚領域の電位を引き出してグラフにする検査です。痛みを感じることはありませんが、体を動すとグラフに影響を与えますので安静を保って検査を受けます。主に難聴の精密検査として行います。
睡眠時無呼吸検査は、夜間の睡眠時に呼吸の停止や血液中酸素濃度の低下がないかを検査します。 検査法は、簡易型と精密型の2種類あり、どちらも1泊の入院が必要です。簡易型は、鼻と指先に小さなセンサーをつけて寝るだけの苦痛の少ない検査です。
睡眠時無呼吸症候群を治療すると、睡眠の質を改善できるケースが多く、また心臓や血管系の病気の予防にもつながります。「いびきが大きい」「日中眠たい」などの症状が気になる時は、検査を受けてください。
1-4 血液学的検査
1-4-1 貧血や白血病などの検査
血液の中には下記の3つの働きを持った細胞や成分が含まれています。
・ 赤血球・・・血球成分のほとんどを占め、体中に酸素を運ぶ赤い細胞
・ 白血球・・・細菌やウイルスから守ってくれる細胞
・ 血小板や凝固因子・・・出血したとき、血を止めるのに重要な役割をする細胞
赤血球の直径は8μmで、毛細血管の大きさは5μmです。赤血球がお皿の様な形をしているのは、毛細血管を通るさいに変形するためです。
貧血は、ヘモグロビンの合成が出来ない状態と赤血球の数が減少した状態の2つがあります。赤血球数の低下は、赤血球の産生が出来ない状態、DNA合成が出来ない状態、赤血球が破壊された状態と出血が含まれます。立ちくらみなどを貧血とは呼びません。
赤血球などの数や働きが正しく機能しているか調べるのが血液検査で、主に貧血、白血病、出血傾向がある血液疾患の診断に貢献します。血液が固まるまで(凝固)の仕組みに関わる因子が正常に機能しているかどうかを調べる検査、貧血や白血病の種類が特定する骨髄液の検査などがあります。
1-4-2 赤血球・白血球・血小板検査
血液検査では、血球の数・血液の凝固機能検査はもちろん、様々な血液疾患において必須である骨髄液検査も行っています。骨髄液を用いて白血病・リンパ腫などの造血器悪性腫瘍における表面抗原を検索し、血液腫瘍内科医の診断に貢献します。
血球数算定と白血球分類で、赤血球・白血球・血小板等の数を測定することで、出血や炎症の有無等を調べます。また、ヘモグロビン量が正常値以下に減少すると貧血と診断されます。
急性の感染症やアレルギーの診断には、白血球を好中球・リンパ球・単球・好酸球・好塩基球と5種類の細胞に分類し、顕微鏡を用いて詳しく細胞を分類することで、白血病などの病気の診断に利用します。
凝固・線溶検査は出血傾向等を詳しく調べるもので、出血をしても正常に止血が行なわれるのは、血液の中にある凝固因子の働きが大きく関与します。循環器疾患患者の薬のコントロールの指標となる検査項目もあります。
血小板凝集能検査は、止血の中心的役割りをする血小板の働きを見る検査です。血栓症の予防、治療のために抗血小板剤を使用されている患者の薬剤の選択、投与量の決定、及び治療経過のモニターとして利用されています。
骨髄検査は、胸骨を穿刺し、細胞を採取した骨髄液をうすくのばし、染色して顕微鏡で見ます。造血の主役である骨髄を検査することで作られた血液細胞の異常の有無や、血球が作られる工程での病気の推測、または腫瘍細胞の転移の有無等を検査します。
1-5 生化学的検査
1-5-1 糖・脂質代謝検査
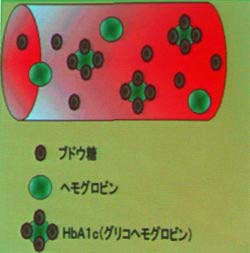
糖とは血液中のブドウ糖のことで、エネルギー源として全身に利用されます。測定された数値により、ブドウ糖がエネルギー源として適切に利用されているかがわかり、数値が高い場合は、糖尿病・膵臓癌・ホルモン異常が疑われます。
脂質代謝検査では、HDLコレステロール・LDLコレステロール・Non-HDLコレステロール・中性脂肪(トリグリセリド)の検査があります。
HDLコレステロールは血液中の使われなかった悪玉コレステロール(LDLコレステロール)を回収します。少ないと動脈硬化の危険性が高くなり、数値が低いと脂質代謝異常、動脈硬化が疑われます。LDLコレステロールが多すぎると血管壁に蓄積して動脈硬化を進行させ、心筋梗塞や脳梗塞を起こす危険性を高めます。
Non-HDLコレステロールはすべての動脈硬化を引きおこすコレステロールを表します。LDLコレステロールだけでなく、中性脂肪が豊富なリポ蛋白、脂質代謝異常により出現するレムナント(残り物)などを含み、動脈硬化のリスクを総合的に管理できる指標です。
数値が高いと、動脈硬化、脂質代謝異常、甲状腺機能低下症、家族性高脂血症などが疑われ、低い場合は栄養吸収障害、低βリポたんぱく血症、肝硬変などが疑われます。
中性脂肪(トリグリセリド)は体内の中でもっとも多い脂肪で、糖質がエネルギーとして脂肪に変化したものです。数値が高いと動脈硬化を進行させ、低いと、低βリポたんぱく血症、低栄養などが疑われます。
1-5-2 心臓・肝臓・腎臓等の機能検査
心臓は常にリズミカルに動いて、成人では1分間に約70回拍動しています。1回の拍動で約70~80ミリリットルの血液を送り出すことができますので、わたくしたちの心臓は1分間に約5リットルの血液を送り出していることになります。
心電図検査は心臓の電気的活動を調べ、心臓のリズムが乱れる「不整脈」の診断に欠かせません。運動負荷心電図は、運動後に心電図を記録して異常が認められれば「狭心症」と診断されます。
一過性の不整脈を診断には24時間中心電図を記録するホルター心電図検査があり、狭心症発作時の特有の心電図変化も記録できます。記録装置はベルトで腰回りにつけたり、肩からつるしたりして使いますので少し面倒ですが、一日の心電図を全部見ることができますから不整脈の診療には欠かせない検査です。
心臓超音波検査は、音波の中でも人間の耳には聞こえないくらいの高い周波数の超音波を利用して心臓の動きを見ることができる数少ない検査です。心臓の大きさ、形、心臓の壁の厚さ、動き方がわかり、血液の流れる速度、方向もわかります。その超音波は人体に無害で、痛みを伴うこともありません。
胸部CT検査は、コンピューターを用いて作る断層写真です。CTを使った心臓の検査では、心臓に栄養を与える冠状動脈や心臓の筋肉の形態的な異常を調べたり、心臓の中に血栓(血の塊)ができていないかをチェックもできます。これらの検査では、造影剤を使用することで詳しく調べることもできます。
胸部MRI検査は、磁石の性質を利用して脳・肝臓・心臓といったいろいろな臓器に含まれる水分と脂肪の信号をとらえて画像化する検査です。MRI検査は強力な磁力を使うので、患者の体に金属片などが取り付けられていたり、埋め込まれている場合は検査ができません。
心臓カテーテル検査は、細いチューブを大腿の付け根か腕または手首などの動脈か静脈から体の中に入れ、血管に沿って先端を心臓までもってきて心臓の中の小部屋や血管を撮影したり、心臓の中の圧を測ったりする検査を心臓カテーテル検査といいます。検査は局所麻酔で行います。
カテーテル検査で血管の形・走行・狭い箇所・詰まっている箇所の有無やその程度がわかります。狭心症や心筋梗塞は、冠状動脈が狭くなったり詰まったりする病気ですが、こうした病気が疑われるときには、カテーテルを通じて冠状動脈内に造影剤を注入し、それを写真にとり、どの血管にどの程度の病変があるかを調べます。
1-6 免疫・輸血検査
1-6-1 肝炎ウイルス検査・輸血検査
肝炎ウイルス感染者(B型肝炎、C型肝炎)は日本で210~280万人いると推測されていますが、その3割の人は自分が感染していることに気づいていないと考えられています。肝炎ウイルスに感染していても、肝臓は「沈黙の臓器」と称されるように自覚症状がないため、肝硬変や肝がんに進行している人が少なくありません。
一般にB型およびC型肝炎ウイルスは、血液や体液を介して感染するので1992年以前の輸血歴、不衛生なピアス処置や麻薬の回し打ちなどが感染リスクと考えられますが、感染機会が明らかでない場合も多々あります。
最近のウイルス性肝炎の治療は進歩し、例え肝炎ウイルスに感染していても、医療機関で適切な治療を受けることで、深刻な症状に進行するのを防ぐことができます。現在、ウイルス性肝炎は治る、もしくはコントロールできる病気になっています。
B型肝炎ウイルスに感染しているかどうかは、HBs抗原と呼ばれるB型肝炎ウイルスの外側の蛋白質を検出する検査を実施して判定します。
| 検査項目 | 検査結果 |
| HBs抗原 | 陽性であればB型肝炎ウイルスに感染している。 |
| HBs抗体 | 陽性であれば過去に感染し、その後治癒したことを示す。 HBVワクチンを接種した場合にも陽性となる。 |
| HBc抗体 | 陽性であればHBVに感染したことを示す。 (HBVワクチン接種の場合は陰性となる。) |
| HBc-IgM抗体 | 最近HBVに感染したことを示す。 |
| HBe抗原 | 陽性であれば一般にHBVの増殖力が強いことを示す。 |
| HBe抗体原 | 陽性であれば一般にHBVの増殖力が低下していることを示す。 |
| HBV-DNA | HBVのウイルス量を測定する。 |
C型肝炎ウイルスに感染しているかどうかは、C型肝炎ウイルス(HCV)に対する抗体を検出する検査(HCV抗体検査)を実施し、もし陽性となった場合は引き続きHCV抗体価を測定します。
HCV抗体「陰性」の場合は、現在C型肝炎ウイルスに感染している可能性が低いと判定されます。HCV抗体「陽性の場合は、現在C型肝炎ウイルスに感染している可能性が高いと判定されます。
検査の結果、肝炎ウイルスに感染していることが分かったら、時期を置かずに医療機関に受診して、現在の肝臓の状態をチェックしてもらいましょう。必要に応じて適切な治療を受けることができ、肝硬変や肝がんへの進行を防ぐことが可能です。
血液型は赤血球の表面にある抗原によって多くの型に分けられます。そのなかでも輸血のときに最も大切なのは、ABO式とRh式の2つの血液型です。輸血検査には、ABO式血液型とRh式血液型、不規則抗体検査と交差適合試験等があります。
赤血球を検査する方法をオモテ検査、一方血清を検査する方法をウラ検査といいます。オモテ検査では、患者の血球と抗A血清または抗B血清の試薬を混ぜて凝集するかしないかを見ます。ウラ検査では、患者血清とA血球、B血球、O血球の試薬を混ぜて凝集するかしないかを見ます。
1-6-2 感染症・ホルモン検査
もしかしたら性感染症かもしれない・・・と不安になっても、若い人たちにとって保健所や医療機関は決して近づきやすい場所とは言えません。しかし、性感染症を放置することは重篤化や感染の拡大・まん延につながる可能性があります。早期発見・早期治療の大切さを伝え、検査や受診を勧めてください。
全国の保健所でエイズ検査は匿名、無料で受けられますが、クラミジア、梅毒、淋菌感染症など他の感染症については保健所によって受けられるところと受けられないところがあります。
保健所によって検査日時、検査項目、検査方法が違いますので、行きたい保健所に電話で問い合わせをしてください。予約時に聞かれるのは「希望する検査日時」と、HIV感染の検査の場合は「感染の機会から2~3ヵ月経っているか?」などです。
検査当日は、問診票に氏名や住所を書く必要はありません。プレカウンセリングで問診と検査の説明や簡単な質問を受けます。HIV感染検査は血液検査だけで、その他は尿検査も必要です。結果を聞くための検査番号の控えをもらいます。この控え番号票がないと結果を教えてもらえません。
検査の結果、受診するように言われた人には、必ず病院かクリニックへ行って確認検査を受けてください。結果告知の医師やカウンセラーにも相談ができます。
ホルモン検査は、婦人科ではとても重要な位置を占め、採血を行ってその血液中のホルモンの量を調べるという検査です。産婦人科でおこなうホルモン検査は、脳下垂体から分泌されて卵巣機能を調整するゴナドトロピン類と、卵巣から分泌されて主として子宮に作用する女性ホルモンです。
主な女性ホルモン検査には、エストラジオール(エストロゲン)の検査・プロゲステロン(黄体ホルモン)の検査・FSH(卵胞刺激ホルモン)の検査・LH(黄体形成ホルモン)の検査・AMH(アンチミューラリアンホルモン)の検査などがあります。
1-7 病理学的検査
1-7-1 診断を目的として行う一般的な検査
一般健康診断は1年以内ごとに1回、定期的に行うことを労働安全衛生法で義務付けられているもので、健康異常の早期発見などが主な目的です。
一般健診項目は、問診、身体計測(身長・体重・標準体重・BMI・腹囲測定)、視力、血圧測定 35歳から74歳未満の方は聴力(オージオメータ千Hz、4千Hz)、胸部レントゲン、胃部レントゲン撮影(直接) 安静時心電図、尿検査(蛋白・潜血・糖・ウロビリノーゲン)、便潜血反応(2日法) 血液一般検査(赤血球数・白血球数・血色素量・ヘマトクリット)、肝機能(γ-GTP、AST(GOT)・ALT(GPT)・ALP)、血中脂質(総コレステロール、中性脂肪、HDLーc、LDLーc)、空腹時血糖、尿酸、腎臓(クレアチニン)などです。
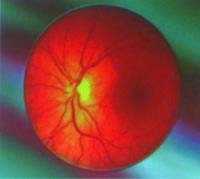
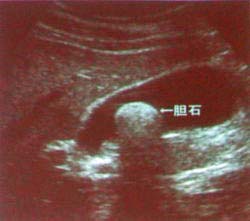
付加検診の項目は、血液学的検査(血小板数、末梢血液像)、尿沈渣顕微鏡検査、眼底検査、肝機能(総蛋白、アルブミン、総ビリルビン、LDH)、膵臓(血中アミラーゼ) 、肺機能検査、上腹部超音波検査などです。
女性は、子宮頸がん検診(問診・細胞診)、乳がん検診(問診、視診、触診、乳房エックスセン線(マンモグラフィ)検査があります。
1-7-2 手術材料による診断
内視鏡や手術により摘出された組織材料を調べる検査で、検体の種類により生検と手術材料の検査があります。生検とは、気管支鏡などにより採取された組織片から病気の種類を確定診断する検査です。その後の治療法を決めるのに重要な情報となります。
内視鏡や手術などにより取り出された臓器・組織はパラフィンで固めて1000分の数ミリの薄さに切ります。その切片を染色して、半永久的な標本に仕上げます。ここまでが臨床検査技師の仕事です。この標本を、病理医が顕微鏡で観察して、良性・悪性の鑑別、診断名、病変の本態や病変の広がり、治療効果や予後の判定など形態的な診断を行います。
1-7-3 術中迅速病理診断
手術中に良性・悪性の鑑別や摘出範囲を決める際、組織の一部をとって検査することがあります。組織を急速に凍結させることにより短時間で標本を作製し、診断を行うことができます。
1-8 細胞診検査
1-8-1 悪性細胞検査
触診や画像診断等から「癌」を強く疑う事は可能ですが断定はできません。最後の決め手になるのは組織検査や細胞検査による「物的証拠」を見つける事です。即ち、良性・悪性を決める最終的な診断といえるわけです。業務は組織検査、細胞診断検査、病理解剖(剖検)検査、術中迅速診断に分けられます。
まず最初に細胞検査士が異常細胞を見つけ出し細胞診専門医と検閲し最終判定します。例えば、癌細胞が尿中に発見されれば膀胱癌、痰の中ならば肺癌が疑われます。ただし検体が乳腺のような場合は偽陽性(本当は癌ではないのに癌と診断)や偽陰性(本当は癌なのに癌ではない)と診断される事があり、細胞診断検査だけでは不十分な時もあり得ます。
手術前に悪性か良性かなどの確定診断がついていない病変や「乳房温存術」などの手術で切除範囲が問題となるような病変などについては「手術中」に行います。材料が提出されてから10~15分程度で診断結果が出ます。外科医はその診断結果によって手術方針(手術を中止するか、さらに拡大切除するかなど)を決定します。
遺族の承諾のもとに、病死された患者さまの疾病の原因、診断及び治療効果の判定を行うもので病理解剖(剖検)ともよばれます。つまり、生前その患者に対して、病名は正しかったのか、適切な治療が行われていたのか、直接的死因は何だったのかを判定します。所要時間には2~4時間で終了し、解剖の際になされる切開は着衣を着けるとわからなくなります。
1-8-2 細胞検査
組織の病変部から剥離した細胞、あるいは喀痰や尿などの細胞を顕微鏡で観察することにより悪性細胞を探す検査です。細胞診(穿刺吸引細胞診)は、まず、乳房のしこりなどの病変部分に、採血で使うのと同じくらいの細い針を刺して、注射器で吸引することによって細胞を採取します。体への負担が比較的少ない検査です。
細胞の顔つきを観察し、様々な所見を組み合わせて良悪性の鑑別をします。通常、「正常あるいは良性」、「鑑別困難」、「悪性疑い」、「悪性」の4つの段階に評価しています。
また、細胞の顔つきによって、がんなどの病変のタイプ分けもしています。「悪性」と診断された場合でも細胞診はあくまでも推定病変ですので100%確実なものではありません。最終的な確定診断をするためには病理組織診が必要になります。