1 血圧を下げて得する内科治療
講師は中村記念病院診療本部長で脳卒中センター長の上山憲司先生です。
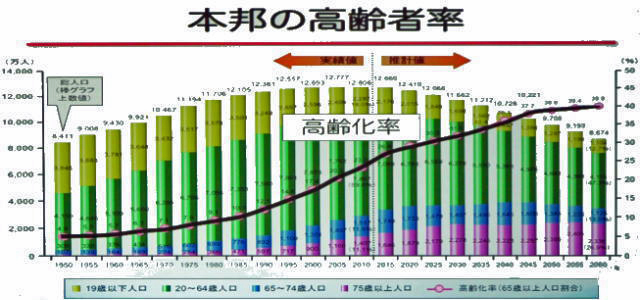
1-1 本邦の高齢者率
西暦2010年から2015年を境目としての日本の人口は減少に向かうと考えられています。人口減少の大きな原因は、19歳以下の急激な人口減少と20歳~64歳までの 人口の自然減少です。ところが2015年以降は65歳~74歳までの人口現減少はほぼ一定ですが、75歳以上の高齢者の人口割合は微増していきます。
人口の自然減少です。ところが2015年以降は65歳~74歳までの人口現減少はほぼ一定ですが、75歳以上の高齢者の人口割合は微増していきます。
本邦の高齢者率のグラフは、2010年までの数値は総務省の国勢調査結果に基づいています。2015年以降は国立社会保険・人口問題研究所「日本の将来推計人口(平成24年1月推計)」の出生中位・死亡中位仮定による推計結果です。ただし、平成24年度の高齢社会白書1950年~2010年の総数は年齢不詳を含みます。
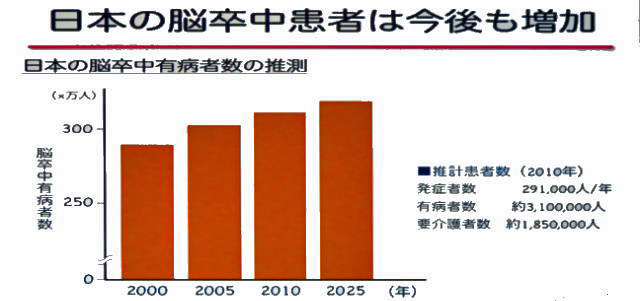
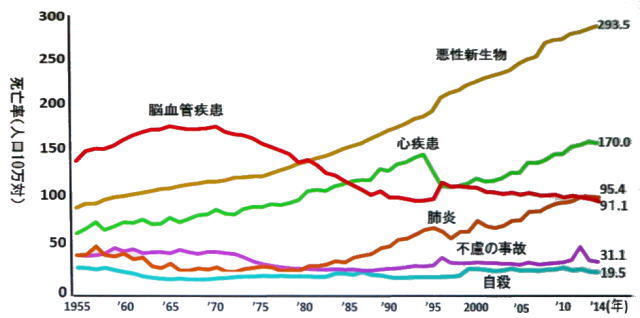
1-2 脳卒中患者は今後も増加
日本の脳卒中有病者数の推測値は、秋田県の実態調査結果として得られた脳卒中発症登録データの数値を利用して、全国の脳卒中の推計値を算出したものです。2010年の推計患者数は、発症者数が年間291千人、有病者数が約310万人、要介護者数は185万人と推測されています。
1-3 脳卒中のタイプ
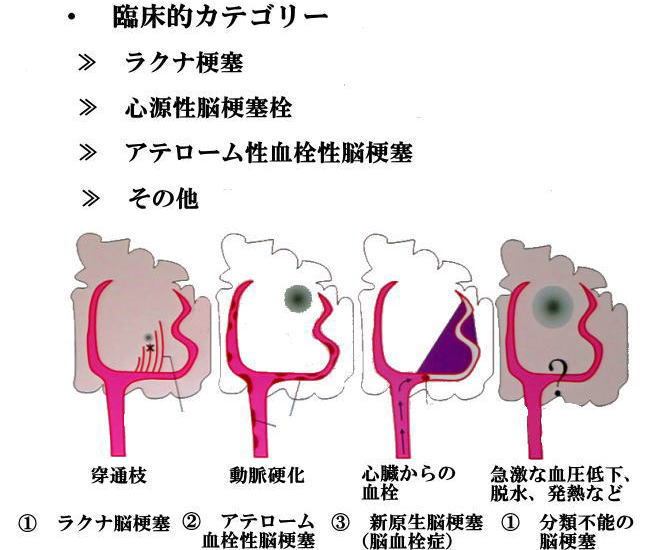
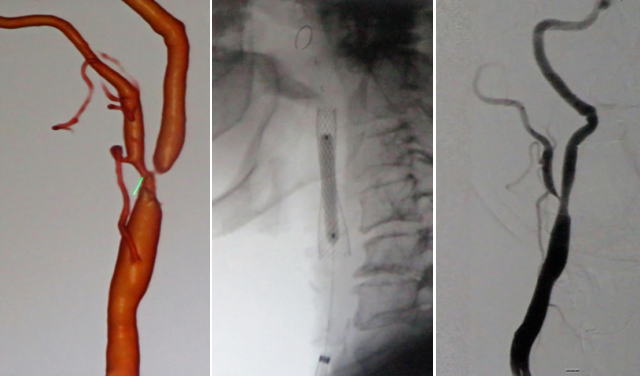
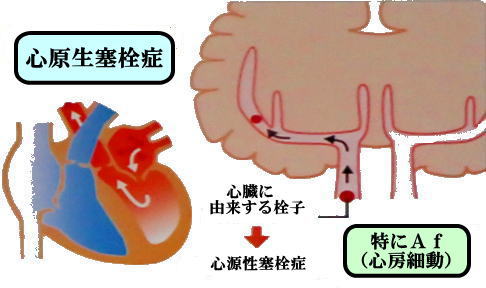
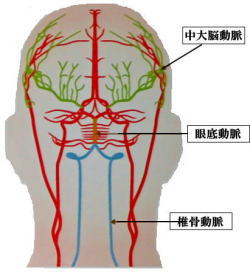
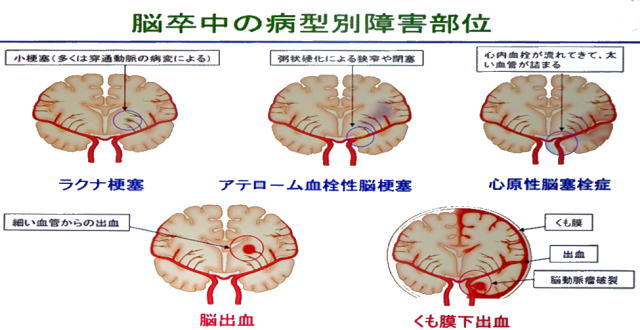
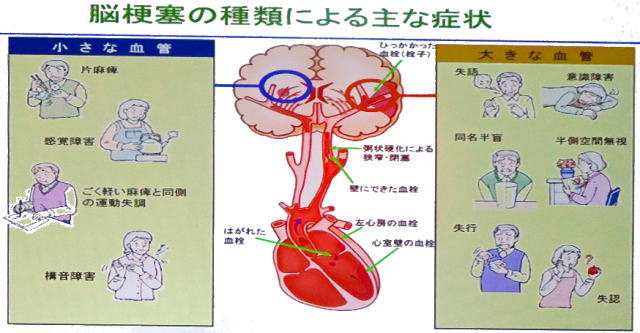
脳卒中には、「血管が詰まるタイプ」と「血管が破れるタイプ」の二種類があります。血管が詰まるタイプは脳梗塞と言われ、ラクナ梗塞・アテローム血栓性脳梗塞・心原生脳塞栓症の三種類があります。
ラクナ梗塞は直径15mm以下の細い血管が詰まる小さな梗塞で、高血圧が主な原因であるといわれています。アテローム血栓性脳梗塞は、頭蓋内や頸動脈などの太い血管の内部がアテローム(粥状になったコレステロール)による動脈硬化で狭くなり、そこに血栓ができて詰まります。心原性脳塞栓症は心房細動で心房内にできた血栓が血流に乗って脳の太い血管に詰まります。
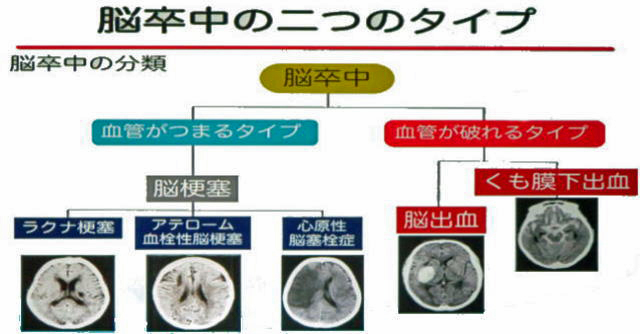
血管が破れるタイプには、脳出血とくも膜下出血の二種類があります。脳出血は、脳内の血管が何らかの原因で破れて脳内に出血した状態をいいます。脳出血が起きると、意識障害・運動麻痺・感覚障害などの症状が現れます。
脳は3層の膜(まく)でおおわれ、脳の表面を直接おおっている軟膜(なんまく)、軟膜の上をくも膜、くもの上を硬膜(こうまく)がおおっています。くも膜と軟膜の間に隙間があり脳脊髄液(のうせきずいえき)が循環しています。血管が破れて脳脊髄液が循環している隙間に出血するのがくも膜下出血です。
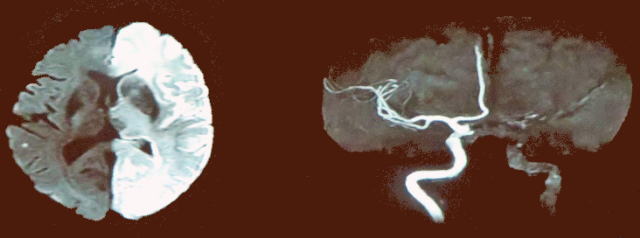
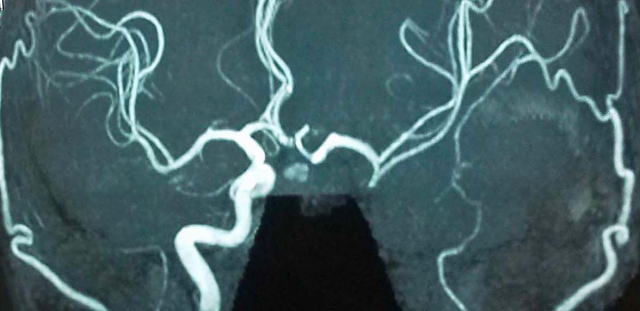
下の写真は、2015年10月28日にMRIで撮影したはげちゃんの写真です。右内頸動脈が動脈硬化で3分の2が詰まり、狭くなった部分に血栓ができて完全に血流が止まりました。このため右内頸動脈は写っていませんが、血流がある左右内頸動脈は太く写っています。
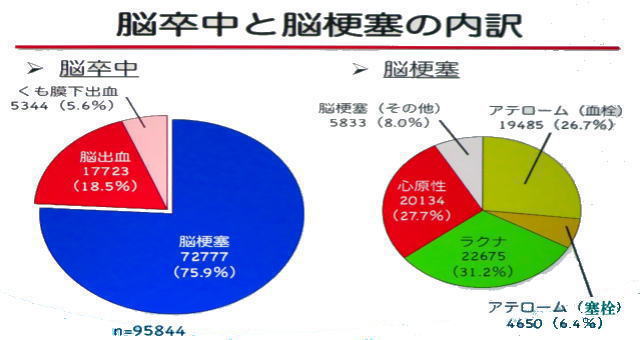
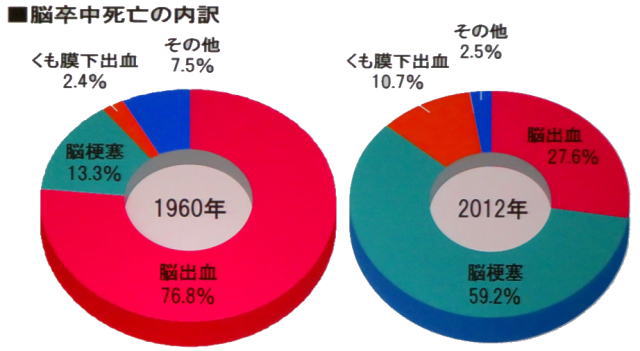
1-3 脳卒中と脳梗塞の内訳
脳卒中の約95千人の患者のうち、脳梗塞が75.5%、脳出血は18.5%、くも膜下出血は5.6%でした。脳梗塞の約3万人の患者はラクナ梗塞が最も多く31.2%、心原性脳塞栓症が27.7%、アテローム血栓は26.7%、その他の脳梗塞が8%、アテローム塞栓は最も少ない6.4%でした。
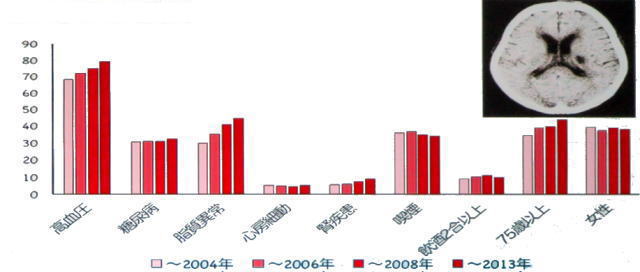
1-4 脳梗塞の危険因子合併率
脳梗塞を引き起こす危険因子(リスファクター)が多くなるほど、脳梗塞を発症する危険が高まります。脳梗塞を起こした患者が抱えていた危険因子を調べると、次のような病気を合併していました。
1-4-1 ラクナ梗塞
1-4-2 アテローム血栓性脳梗塞
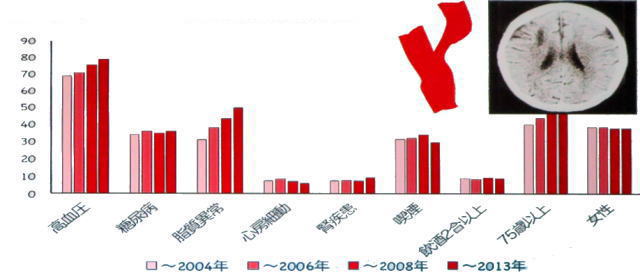
1-4-3 心原性脳塞栓
ラクナ梗塞とアテローム血栓性脳梗塞と異なり「心房細動」が増加しています。
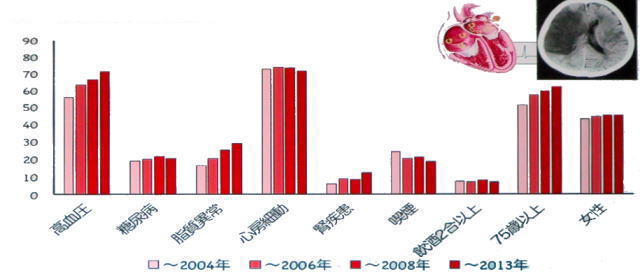
1-5 高血圧と脳卒中
脳卒中は脳の血管が破れたり詰まったりし、その部分の脳の働きが失われてしまう状態です。脳卒中のリスクファクター(危険因子)には、高血圧・糖尿病・心臓病や不整脈・高脂血症・喫煙などさまざまな要因を挙げられますが、この中で最大の危険因子は「高血圧」です。
厚生労働省の調査によると、収縮期血圧が140から159mmHgの軽症(Ⅰ度)高血圧の人では、脳卒中により死亡する危険度が至適血圧者(110~119mmHg)の約3倍になります。収縮期血圧が180mmHg以上の重症(Ⅲ度)高血圧になると、この危険度は7倍以上にもなります。

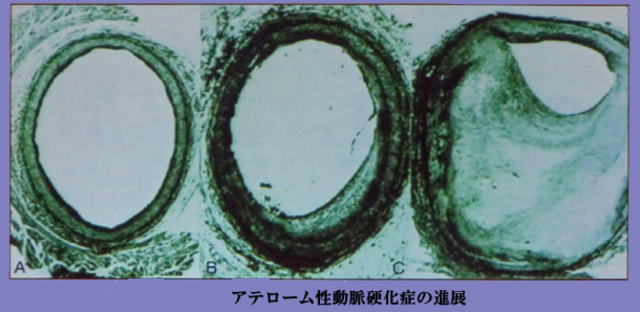
血管の内壁は血液に含まれている脂肪などが付着して、年齢を重ねるにつれて狭くなっていきます。狭くなった血管内を必要な量の血液を流すためには圧力が必要になります。血液を流すために圧力が上がると血管壁を押し広げ、圧力に耐えられなくなった血管壁が破れると脳出血が起こます。
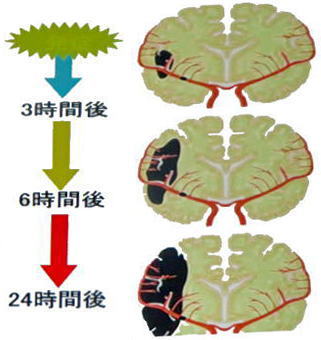
血管壁が破れなくても、年齢を重ねるにつれて狭くなった血管の内壁にさらに脂肪などが付着して細くなり、血管が詰まってしまう状態が脳梗塞です。脳梗塞が起きると、その先に酸素や栄養が届かないために脳細胞が壊れてしまいます。

甲斐の武田信玄と北信濃の支配権を巡って川中島で戦った越後の上杉謙信は、厠(かわや=トイレ)で意識を失いました。上杉謙信は寒冷地の越後を居城としていたことから、かなり塩分の多い食事を取っていたようで、脳出血を起こしたものと考えられます。
そのうえに多量の飲酒癖があり、度重なる合戦のたびにストレスが重なり、左足を引きずっていたことから右脳に軽い脳出血があったと思われます。厠で踏ん張ったときに、血管が裂ける脳出血が起こったのでしょう。享年49歳でした。
1-6 脳卒中の予防
高血圧治療ガイドライン2014によると、目安で示す診療室血圧と家庭血圧の目標値の差は、診療室血圧140/90mmHg未満、家庭血圧が135/85mmHg未満が高血圧の診断基準であることから、この二者の差をあてはめました。
診療室血圧と家庭血圧の間に診断の差がある場合は家庭血圧による診断を優先します。
降圧目標
| 項目 | 診療室血圧 | 家庭血圧 |
| 若年・中年・前期高齢者の患者 | 140/90mmHg未満 | 135/85mmHg未満 |
| 後期高齢者の患者 | 150/90mmHg未満 | 145/85mmHg未満 |
| 糖尿病の患者 | 130/80mmHg未満 | 125/75mmHg未満 |
| 蛋白尿陽性の患者 | 130/80mmHg未満 | 125/75mmHg未満 |
| 脳血管障害の患者・冠動脈疾患の患者 | 140/90mmHg未満 | 135/85mmHg未満 |
後期高齢者の患者の場合、忍容性があれば診療室血圧は140/90mmHg未満、家庭血圧は135/85mmHg未満となります。
脳卒中患者の降圧目標
| 項目 | 診療室血圧 | 家庭血圧 |
| 脳卒中の患者 | 140/90mmHg未満 | 135/85mmHg未満 |
降圧療法を行うための脳卒中患者のカテゴリー分類
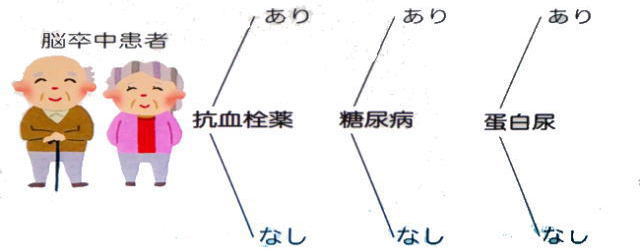
脳卒中患者の降圧目標
| 項目 | 診療室血圧 | 家庭血圧 |
| 脳卒中患者で抗血栓薬あり | 130/80mmHg未満 | 125/75mmHg未満 |
| 脳卒中患者で糖尿病患者 | ||
| 脳卒中患者で蛋白尿陽性 | ||
| 脳卒中の患者 かつ 抗血栓薬なし かつ 糖尿病なし かつ 蛋白尿陰性 | 140/90mmHg未満 | 135/85mmHg未満 |
1-7 家庭内血圧測定
自宅で血圧を測定するときは次の条件を守ってください。
1-7-1 装置
上腕カフ・オシロメトリック法に基づく装置。
1-7-2 測定環境
① 静かで適当な室温の環境。
② 原則として背もたれ付きの椅子に足を組まずに腰かけて1~2分の安静後。
③ 会話を交わさない環境。
④ 測定前に喫煙・飲酒・カフェインの摂取を行わない。
⑤ カフ位置を心臓の高さに維持できる環境。
1-7-3 測定条件
a 朝 起床時1時間以内
排尿後
朝の服薬前
朝食前
坐位1~2分安静後
b 晩 就寝前
坐位1~2分安静後
夕食前
晩の服薬前
入浴前
飲酒前
・ 高血圧:朝と晩のそれぞれの平均値が135/85mmHg以上の場合です。
・ 正常域血圧:朝と晩のそれぞれの平均値が135/85mmHg未満の場合です。
1-8 夜間血圧変動タイプ
一般的に血圧は活動している昼間は少々高く、睡眠中は若干低くなる「ひしゃく型」になります。ところが、睡眠中に血圧が変動しない「平坦型」や、極端に血圧が低下する「過度のひしゃく型」がある一方で、睡眠中の血圧が上昇する「上昇型」があります。
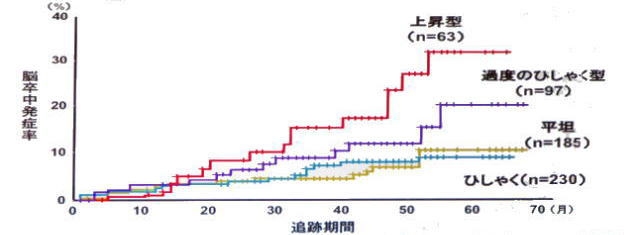
夜間血圧変動タイプ別の24時間血圧推移
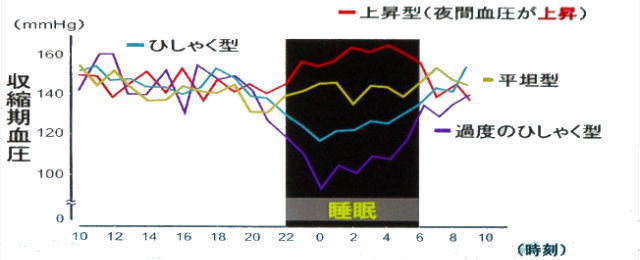
夜間血圧変動タイプ別の脳卒中発症率
高血圧症患者575例にABPM及び脳MRIを実施して、平均で1ヶ月の間追跡調査しました。夜間血圧と脳卒中の発症頻度について比較検討すると、過度のひしゃく型と上昇型は脳卒中の発症リスクが高くなりました。
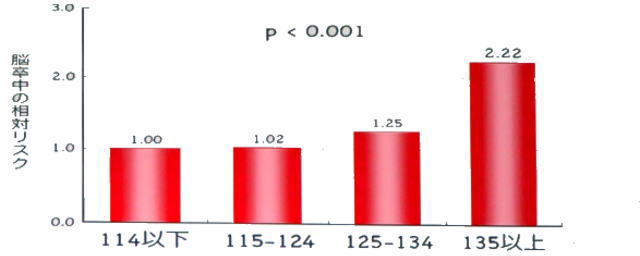
1-9 早朝血圧と脳卒中のリスク
40歳以上の脳卒中既往歴のない一般住民1702名に、早朝家庭血圧値と脳卒中の危険度との関連を10年間追跡検討しました。血圧が135mmHg以上になると脳卒中のリスクが格段に上がります。
脳卒中のリスを解消する様々な薬がありますが、もっとも最良の方法は食生活を改善することです。

 いた病院に、博覧会に来ていたフランス大統領が暴漢に腹部を刺されて救急移送されてきました。
いた病院に、博覧会に来ていたフランス大統領が暴漢に腹部を刺されて救急移送されてきました。
 側頭動脈と中大動脈バイパス術」が可能となりました。
側頭動脈と中大動脈バイパス術」が可能となりました。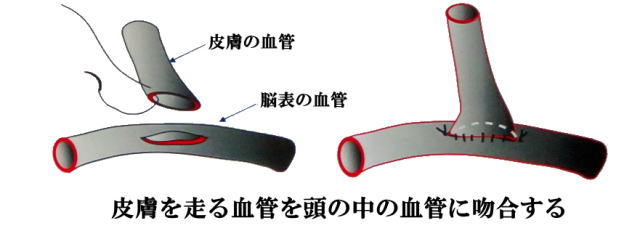
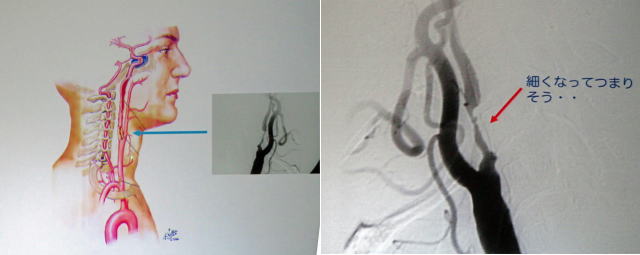
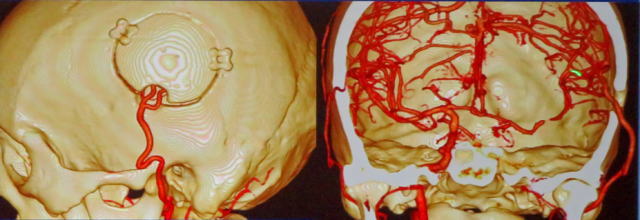

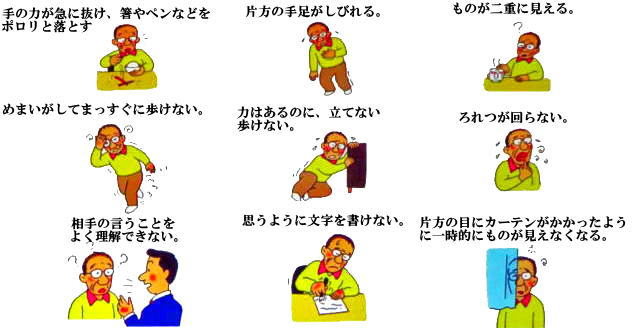
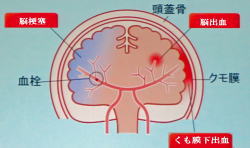 血管におこる病気(脳血管障害)ですZ
血管におこる病気(脳血管障害)ですZ

 ます
ます